En este artículo se va a tratar el gran contexto de la insulina y todos los galimatías que se han creado a su alrededor.
Índice
●Introducción
●Insulina y diabetes tipo 2
●Esquematizando
●Inflamación y obesidad
●Disfunción metabólica o mitocondrial
●ROS (especies reactivas de oxígeno) y mitocondrias
●Resistencia a la insulina y glucagón
●Síntesis y consejos prácticos
●Hábitos que reducen la resistencia a la insulina.
●La mentira de la carga glucémica
●Dispositivos de CGM
Introducción
Es fácil caer en el reduccionismo de que la insulina es la <<llave metabólica>> la única causa capaz de hacernos engordar, apareciendo así conceptos en boca de cualquiera como: sensibilidad a la insulina, resistencia a la misma… Sin embargo, es la insulina quien facilita (exceptuando según contexto los GLUT4) la entrada de nutrientes a las diferentes células (músculo, hígado, grasa). Es decir, la insulina no te hace almacenar más nutrientes de los que ingieres, es el exceso de nutrientes (calorías) lo que te hace engordar, y aquí entra un sin fin de variables genéticas, hormonales, metabólicas, ambientales, sociales… Que provocarán el <<como>> vas a engordar.
Por otro lado la insulina afecta al crecimiento muscular, aminoácidos como leucina y arginina llegan a ser más insulinogénicos que los carbohidratos, el estímulo muscular provocará una mayor sensibilización del músculo por medio del transportador GLUT4 entre otros actuando en ausencia de insulina, creándose así un ambiente adecuado al crecimiento muscular, mejorando la eficiencia en la división de nutrientes Es decir, los nutrientes irán hacia las células musculares y no al adipocito, aunque esto está escrito de forma binaria, en realidad las calorías de los nutrientes son empleadas en el metabolismo de cada órgano (funcionamiento del corazón, hígado, procesos de digestión, detoxificación, etc).
Concretamente las calorías consumidas por cada órgano:
- Corazón 440 kcal/kg/día
- Riñón 440 kcal/kg/día
- Cerebro 240 kcal/kg/día.
- Hígado 200 kcal/kg/día
- Músculo esquelético 13 kcal/kg/día
- Tejidos como la piel, huesos, intestinos, pulmones 12 kcal/kg/día
*Los kg hacen referencia al peso del órgano en cuestión
En la moda ceto/lowcarb/insulina = demonio, cabe destacar que en el culturismo se usa la insulina para crear mayor hipertrofia, si no ayudará no la usarían los culturistas. Así que, en el paradigma cetogénico, aunque se pueda, no es lo óptimo para crear músculo. Aunque la ingesta calórica es un aspecto fundamental para ganar o perder peso (dependiendo del entorno se perderá peso en forma de grasa o músculo), la insulina y sobre todo la sensibilidad a la misma juega un rol importante.
En términos generales se conocen los mecanismos que presentan relación causa-efecto con la resistencia periférica a la insulina :
– Disfunción mitocondrial
– Estrés oxidativo
– Inflamación crónica de bajo grado.
– Exceso calórico crónico y ácidos grasos mayormente los insaturados.
Insulina y diabetes tipo 2
La característica fundamental de la DM2 es la resistencia a la insulina, proceso generado principalmente por el ciclo de Randle donde la glucosa y los ácidos grasos compiten en el entorno celular, sobre todo la presencia de ácidos grasos poliinsaturados oxidados:
“El término síndrome de ácidos grasos sería apropiado para aplicar al síndrome bioquímico resultante de la alta concentración de ácidos grasos y la relación con las anormalidades del metabolismo de los carbohidratos, incluida, la diabetes”
Existen también distintas alteraciones como:
– Mutaciones o modificaciones post-traduccionales del receptor insulÍnico (IRS)
– Disminución de receptores de insulina y de su actividad catalítica
– Aumento de la fosforilación de residuos de Serina y Tirosina
– Defectos en la expresión y función del transportador GLUT4
En conjunto estas alteraciones reducen y dificultan la asimilación de glucosa en el tejido hepático, muscular y adiposo promoviendo adaptaciones metabólicas como la aparición de citocinas pro inflamatorias, donde la continua presencia de ácidos grasos y estados de hiperinsulinemia termina generando la resistencia a la insulina.
Esquematizando
Secreción de citocinas proinflamatorias 🡪 Fosforilación del IRS 🡪 Expresión de SOCS-3 y PTP-1B 🡪 Producción de citocinas proinflamatorias 🡪 Producción de ceramidas 🡪 Disminución de la expresión de GLUT-4 + Inflamación crónica de bajo grado = Resistencia a la insulina sistémica & consecuencias clínicas como: enfermedad cardiovascular, DM2, cáncer, etc.
Inflamación y obesidad
La inflamación es estado en el cual los leucocitos y los niveles de citocinas aumentan en los tejidos, en la obesidad la respuesta inflamatoria en los tejidos adiposos, hepáticos y muscular está aumentada de manera crónica, contribuyendo a la resistencia a la insulina. Sin embargo, se podría entender una causa de obesidad como que << ciertos sujetos con alta sensibilidad a la insulina que dependiendo del entorno tienden a engordar, y pese a la sobre exposición a la insulina, se crea resistencia a la misma, siendo difícil tanto engordar como adelgazar >> .
Una vez instaurado un estado de obesidad empieza una especie de bucle, aumenta la acumulación de lípidos, aumenta la hiperplasia (creación de nuevos adipocitos), a mayor número de células adiposas, aumenta la secreción de adipocinas y citocinas pro-inflamatorias, alimentándose de nuevo la liberación de ácidos grasos libres que en conjunto actúan modificando el metabolismo de los lípidos, interfiriendo así el proceso de inflamación y resistencia a la insulina no a nivel local, sino, sistémico
Disfunción metabólica o mitocondrial
La disminución en la oxidación de sustratos como lípidos y carbohidratos, resultado de un ambiente en donde se mueve poco el culo. Es decir, sedentario que conlleva una disfunción mitocondrial resultado de la disminución de la biogénesis de este organelo celular, consecuencia de una reducción en el contenido proteico, exactamente, al ser sedentario, pierdes masa muscular, pierdes tus centrales energéticas, tus mitocondrias, y generas un entorno de baja energía o baja oxidación de sustratos, ya no es entrenar o no fuerza. Es mantener un NEAT alto, una actividad física diaria constante a largo plazo e intermitente durante el día independientemente del trabajo (si permaneces parado durante más de 90 min por ejemplo, deberías levantarte y moverte un poco). “El movimiento genera salud.”
Al reducirse la función o la cantidad de mitocondrias, se reduce el metabolismo basal, y se reduce la oxidación normal de sustratos, acumulándose así ácidos grasos y glucosa pero sobre todo la acumulación de ácidos grasos favoreciendo la resistencia a la insulina. Dicha acumulación se acompaña de un incrementos en los niveles de diacilglicerol y ceramidas que son capaces de inhibir la señal de insulina aumentando así el bucle hacia la resistencia a la insulina
ROS (especies reactivas de oxígeno) y mitocondrias
La baja oxidación de sustratos, o el bajo metabolismo basal provoca la generación de ROS que a nivel celular dañan la mitocondria, promueven la glicosilación proteica y la peroxidación lipídica, esto da lugar a una mitofagia, (degradación/eliminación de mitocondrias, en este contexto mitocondrias funcionales o sanas, diferente a la mitofagia ocurrida durante un contexto saludable de ayuno, en el cual son las mitocondrias defectuosas las que se degradan) cuyo ambiente sedentario aumenta los niveles de estrés aumentando la apoptosis celular. Estos factores agravan la disminución de mitocondrias siendo componentes activos en la disminución de mitocondrias por ende disminución del metabolismo. Los ROS también afectan a la liberación de insulina afectando directamente a las células β pancreáticas y disminuyendo la sensibilidad a esta hormona.
Resistencia a la insulina y glucagón
Un aspecto del que poco se conoce en cuanto a la resistencia a la insulina es quien domina la situación, la hormona maestra aquí no es la insulina, es el glucagón, desencadena la liberación de glucosa y la insulina actúa como intermediaria para frenar y controlar al glucagón.
El exceso de energía provocado por la hiperglucagonemia crea resistencia a la insulina. Sin embargo, la resistencia a la insulina, es un proceso de defensa, es decir, es consecuencia y no la causa, para evitar mayor entrada de glucosa en los órganos. El exceso de adipocitos aumenta la transformación de ceramidas, creandose así un entorno de lipotoxicidad
Un hecho importante son los experimentos en ratones que les anulan o bloquean genéticamente los receptores de glucagón y no generan resistencia a la insulina, y como fin la enfermedad metabólica diabetes tipo 2.
Síntesis y consejos prácticos
La insulina es un hormona anabólica, permite la entrada de glucosa en las células, cabe destacar que esto no es así de reduccionista, pues, existen transportadores de monosacáridos como glucosa, fructosa y galactosa, denominados GLUT 1-13 que incluso en entornos en donde el músculo ha sido estimulado, el transportador GLUT-4 es capaz de introducir glucosa en ausencia de insulina.
Siguiendo en la anterior línea, la insulina también permite la entrada de aminoácidos al tejido muscular como leucina y arginina, permite también la carga de glucógeno muscular y hepático (nuestros almacenes de glucosa) y por último favorece la creación de adipocitos. Esta es una razón principal por la que cuantos más carbohidratos manejes en tu dieta sin afectarse tu composición corporal, mejor. Es decir, manteniendo un nivel de grasa bajo (10-15% en hombres y 18-22% en mujeres). Y sin olvidar la repercusión hormonal que tiene el carbohidrato con el cortisol, adrenalina, testosterona, melatonina…Mejor salud metabólica se obtiene.
Llevar una dieta alta en carbohidratos es menos engordante ya que es más <<difícil>> que se acumulen como grasa, dicha reconversión de azúcar en grasa al organismo le cuesta más energía que por ejemplo almacenar como grasa, la grasa dietética. Esto tampoco quiere decir que por comer grasa vayas a acumular grasa, habría que puntualizar muchas otras variables.
Sin embargo, en un entorno estresante, bajo las hormonas del estrés como cortisol, adrenalina sobre todo de manera crónica, se liberan en el torrente sanguíneo ácidos grasos aumentando la resistencia a la insulina, creando así un entorno de exceso de sustratos, (glucosa y ácidos grasos), empezando la lipogénesis de novo, en otras palabras el estrés crónico inhibe la glicólisis, ciclo de Krebs y fosforilación oxidativa de glucosa (metabolismo de la glucosa), que genera energía y CO2.
Hábitos que reducen la resistencia a la insulina.
La causa de la resistencia a la insulina no son los carbohidratos, más bien seria la grasa, sobre todo los ácidos grasos poliinsaturados, grasas trans o hidrogenadas, y con mayor importancia un contexto hipercalórico y sedentario.
Estrategias útiles y fáciles para reducir la resistencia a la insulina:
– Mantener un peso bajo o porcentaje de grasa corporal estable y relativamente bajo, mantener una temperatura corporal en promedio superior a 36,5 Cº, mantener una tensión arterial alrededor de 120/60 y una frecuencia cardiaca entre 50 y 75 latidos por minuto.
– Estimulación del tejido músculo-esquelético por medio de ejercicio de fuerza, actividad física diaria como andar (de media 9-12k pasos está bien), usar menos el coche, estar menos tiempo sentado…En definitiva mantener un NEAT alto. La realización de ejercicio cardiovascular HIIT como esprintar durante 10-15 min, es una gran herramienta a nivel metabólico y hormonal.
– Reducir el estrés emocional, mediante meditación, gestión del locus interno de la inteligencia emocional…
– Respetar los patrones de sueño, mínimo 7 horas de sueño de calidad
– Correcta exposición al sol durante todo el año, siendo mayor en invierno y menor en verano. Terapia de luz roja e infrarroja.
– Exposición controlada al frío, capaz de generar grasa parda de mucha actividad metabólica, o terapia de contrastes de temperatura como sauna y baños fríos…
– Incluir carbohidratos en la dieta y reducir grasas poliinsaturadas, especias como la canela, cúrcuma, berberina, ajo, jengibre, melón amargo, vinagre de manzana, han demostrado también mejoras en la resistencia a la insulina
–Realizar periódicamente ayuno intermitente o restricción de calorías, dependiendo el contexto, pero sobre todo no sobresaturarnos con una dieta hipercalórica durante mucho tiempo
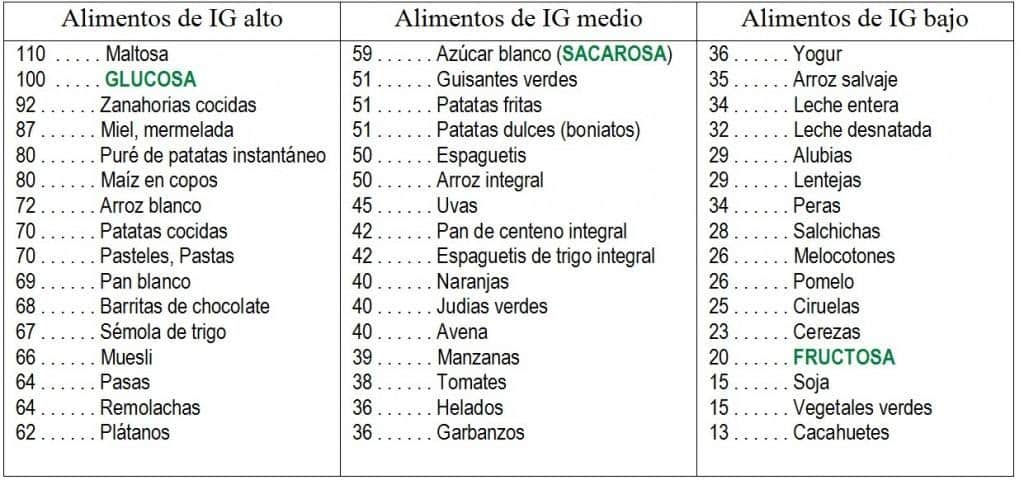
La mentira de la carga glucémica
Es frecuente hablar del índice o carga glucémica de los alimentos, es decir, el azúcar que tienen (índice) y su repercusión en el total de glucosa en sangre (carga). Es curioso el miedo que existe al azúcar, el cual tiene un índice/carga de nivel medio (una puntuación de 59) , si lo analizas bien el azúcar, se compone por mitad fructosa y mitad glucosa, la fructosa es rápidamente metabolizada por el hígado y no hacia un hígado graso no alcohólico sino hacia el simple metabolismo de mantenernos vivos, y la glucosa que queda es transportada por los GLUT hacia la misma función antes mencionada. ( En un contexto de salud)
Aun así, valorar la carga de glucémica en la vida real carece de sentido ya que pocas veces se come solo azúcar (como muestran los resultados de laboratorio para calcular dichos índices y cargas) sino que comemos azúcar con grasa y proteína siendo una absorción más lenta y sin sentido si se quiere seguir insistiendo en mirar la carga glucémica.
Con todo lo analizado aun así sigue siendo todo hipótesis o teorías científicas, los auténticos resultados con los que podemos tener datos para observar nuestra glucemia y estado metabólico. Hilando fino, no es la medición del azúcar en sangre como hacen los pacientes diabéticos, ya que solo mide la cantidad de azúcar en ese momento, no nos dice nada sobre la insulina necesaria para regular el azúcar, o el péptido c que mide la capacidad del páncreas en crear insulina, la Hb1Ac… Esto se mediría mediante analíticas, a donde quiero llegar y lo considero como un fundamental en unos años, es a los dispositivos que monitorizan la curva glucémica, aquí está la clave.
Cabe recordar que las hormonas del estrés (cortisol, glucagón, adrenalina, noradrenalina, GH) son gluconeogénicas. Es decir, aumentan el azúcar en sangre, con estos dispositivos gracias a la monitorización continua podemos ver cómo nos afecta todo lo que hacemos en el día a día, discusiones en el trabajo o pareja, ejercicio físico, exposición al frío o calor, y otro aspecto fundamental, cada uno de nosotros tenemos la responsabilidad de conocer nuestro cuerpo. Por ejemplo, supongamos que dos personas sanas, comen el mismo helado, o el mismo plátano, y el plátano o el helado puede presentar en ambas personas subidas en la glucemia muy distintas. Aquí la verdadera importancia de conocerse o de saber individualizar, y creo firmemente que en unos años estos dispositivos estarán en los relojes deportivos y será accesible entorno a la curva calidad-precio.
“Convirtiéndose en un biohack que marcará una verdadera diferencia en nuestra salud.”
Dispositivos de CGM
FUENTE
T-Nation. El factor insulínico
Gaceta médica méxico. Mecanismos moleculares de resistencia a la insulina